18 de diciembre de 2022
La Ley Nacional de Cuidados Paliativos establece el acceso al derecho a prestaciones integrales que no siempre pacientes y familiares reciben.
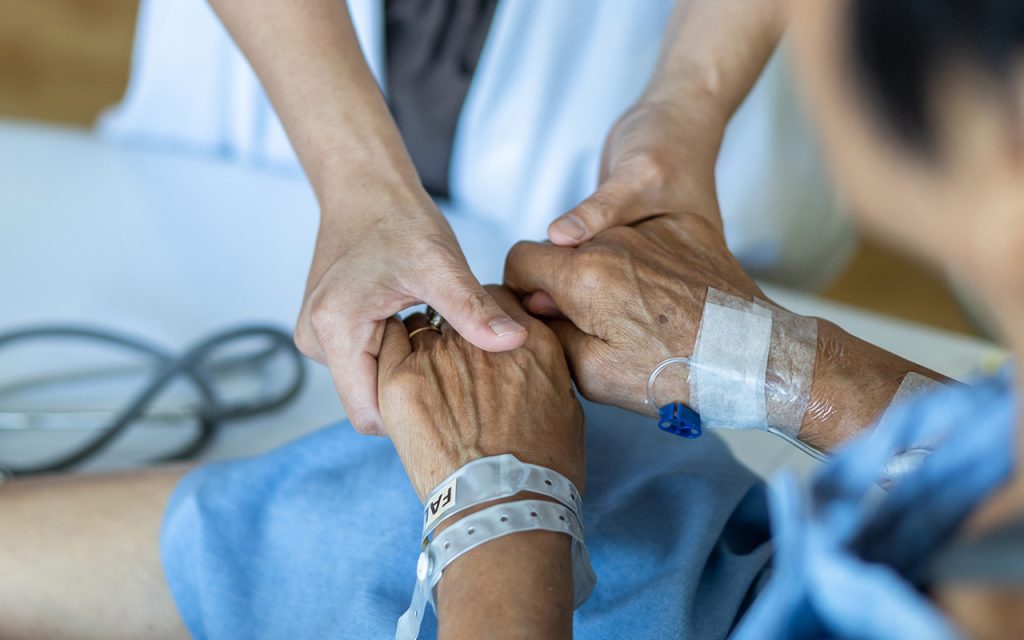
«Cuando algo duele, no duele solamente eso, impacta en el resto de nosotros. Cuando hay una enfermedad amenazante para la vida o grave, duele el miedo por nosotros, duele el miedo por el significado que ese dolor pueda tener, duele el bolsillo si no podemos trabajar, duele la dependencia de nuestros seres queridos, duele que les duela a nuestros seres queridos».
De esta manera, Liliana Rodríguez, directora de la Asociación Argentina de Medicina y Cuidados Paliativos, hace referencia al concepto de «dolor total», es decir, cómo una enfermedad, cuya expectativa médica ya no es la curación, repercute de varias maneras en las personas que la padecen.
Porque, si bien la prioridad siempre es aliviar el dolor físico, la mejora en la calidad de vida implica la atención de las demás cuestiones relacionadas. De eso se tratan los cuidados paliativos, de un modelo interdisciplinario basado en la prevención y el alivio del sufrimiento por medio de la identificación temprana y el abordaje del dolor, los problemas asociados y el acompañamiento a los familiares.
Hace dos años, la Asociación Latinoamericana de Cuidados Paliativos analizó la situación de los países de la región en relación con la accesibilidad de estos cuidados. El estudio concluyó que en Argentina solo el 14% de los pacientes y las familias que requerían esta atención específica lograba contar con ella.
En este sentido, la Ley Nacional de Cuidados Paliativos, recientemente sancionada, establece el acceso a prestaciones integrales –en el ámbito público, privado y de la seguridad social– que garanticen la cobertura de las necesidades físicas, psíquicas, sociales y espirituales de los pacientes que sufren enfermedades incurables, amenazantes o limitantes para la vida, que provocan un impacto emocional y afectivo tanto en el enfermo, como en su entorno.
Tratamientos y cuidados
Esta legislación se funda en el respeto de la dignidad y autonomía del paciente para tomar las decisiones sobre los tratamientos y cuidados que va a recibir a lo largo del proceso, de acuerdo con la normativa vigente. Entre otros objetivos, se promueve la equidad en la disponibilidad oportuna a las terapias tanto farmacológicas como no farmacológicas, basadas en la evidencia científica, y la investigación y capacitación tanto de los distintos agentes de salud, sean médicos, enfermeros, trabajadores sociales, psicólogos, psiquiatras, terapistas ocupacionales, psicomotricistas, como de ministros de fe y voluntariado específico. Además, según el caso, se garantiza una atención entre establecimientos, ambulatoria o domiciliaria.
«Tenemos un país gigante, así como gigantes son las necesidades y realidades que existen. Entonces, tener una ley que permita multiplicar este modo de trabajo, de asistencia, nos da mucha felicidad, es un desafío, es poder mirar lo mismo con otros ojos», afirma María Julia Aparicio, coordinadora del Centro Universitario de Tratamiento del Dolor Crónico y Cuidados Paliativos, que funciona en el Hospital de Clínicas desde 2000.
Para la médica, estos más de 20 años de trabajo fueron de un gran aprendizaje en cuanto a un modo distinto de ver, cuidar y acompañar a los pacientes, las familias y los entornos significativos. Una vez que el paciente se contacta con el equipo, empiezan a pensar cuáles son sus necesidades y proyectos y en función de eso, ajustan los tratamientos, ponen como un programa, una prioridad de qué quiere hacer o dejar de hacer, qué desea, qué cosas pendientes le gustaría realizar.
«Por esa razón, siempre tenemos en nuestros equipos a alguien que se casa, un bautismo, una despedida, un viaje. Tenemos un montón de anécdotas de pacientes a los que pudimos acompañar a hacer esos cierres», relata Aparicio. El objetivo, dice, es transitar una etapa tan importante de una manera más amable y activa porque, así como hay equipos de trabajo que se encargan de traer niños a la vida, del momento del nacimiento y los cuidados de la madre y el bebé, también se debe garantizar el mejor equipo de cuidados paliativos.
Por su parte, Rodríguez remarca la importancia de la ley en cuanto a la conformación de equipos de distintas complejidades en todo el país que den respuesta a las demandas de la población, que no solo involucra a los adultos o ancianos sino que abarca a todos los grupos etarios, desde la neonatología, pasando por la pediatría, la adolescencia y la adultez joven.
«No es necesario tener un paliativista ultraespecializado en cada esquina, pero sí es necesario que todos los profesionales de la salud tengan formación en este enfoque porque el sufrimiento del paciente se puede presentar desde el momento del diagnóstico y puede y debe ser aliviado. Somos profesionales de la salud que atendemos a personas y la persona no es solo el paciente con una patología. Somos seres morales y espirituales por excelencia y pensar en aliviar solo un cuerpo es reducir a la mínima expresión nuestra condición de seres humanos», concluye.




